Ein Gesundheitssystem für die Menschen gestalten – mit Mut für Veränderung und einer Politik der langen Linien
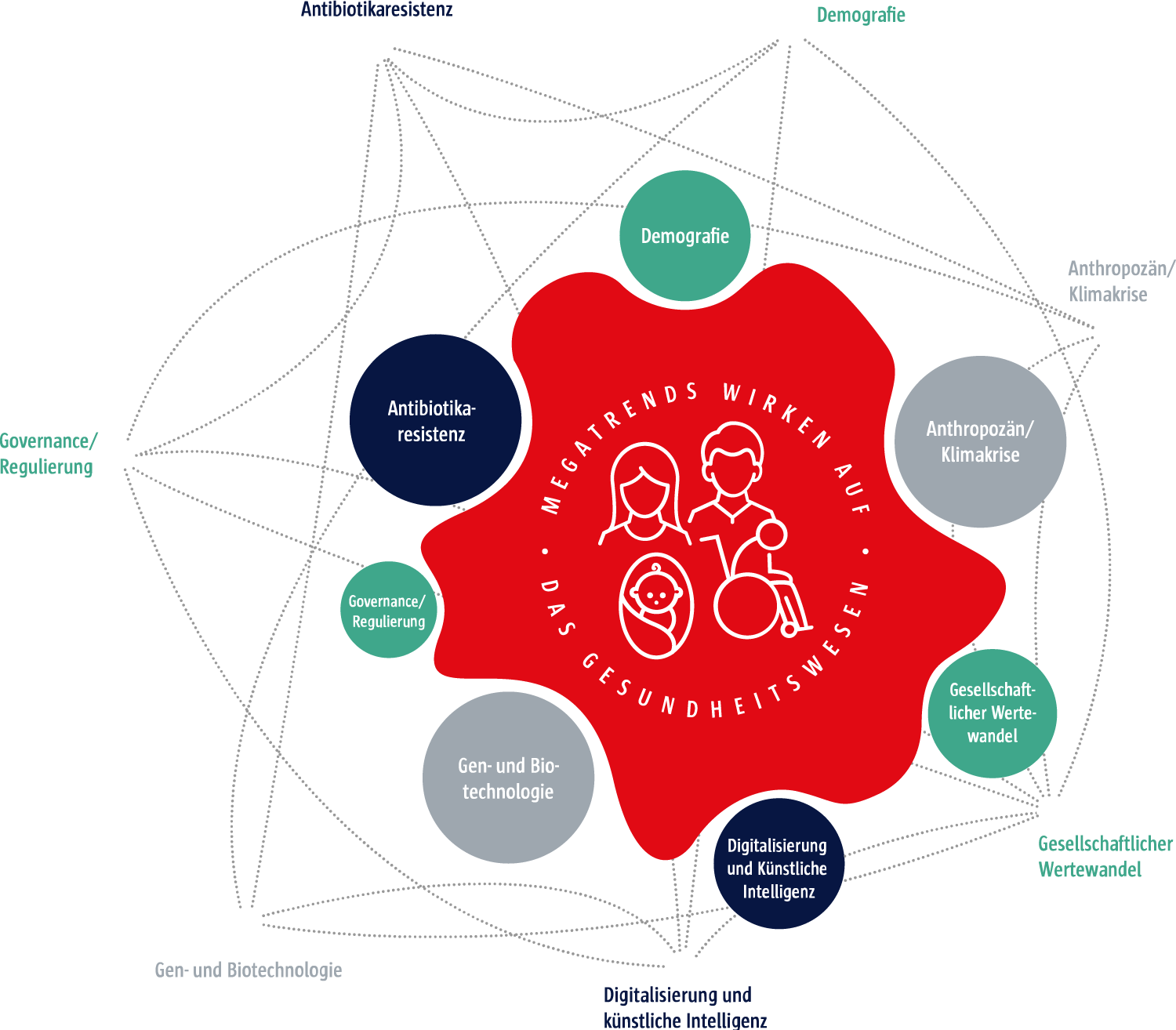
Gesundheit ist ein hohes Gut – für jeden Einzelnen und für die Gesellschaft. Deutschland kann sich daher glücklich schätzen, ein im internationalen Vergleich leistungsfähiges Gesundheitssystem zu haben. Dennoch: Die aktuelle Corona-Pandemie überschattet die gesundheitspolitischen Debatten der letzten Jahre und Jahrzehnte und richtet das Vergrößerungsglas auf neue und alte Probleme. Das deutsche Gesundheitssystem steckt im Weiterentwicklungsstau.
Die Robert Bosch Stiftung hat 2018 die Initiative „Neustart! Reformwerkstatt für unser Gesundheitswesen“ gestartet, um im Dialog mit Bürgerinnen und Bürgern und in der Zusammenarbeit mit Fachleuten aus Wissenschaft und Praxis eine Verortung vorzunehmen und Anforderungen für ein zukünftiges Gesundheitssystem zu skizzieren.
„Neustart!“ ist der Versuch, aus der Mitte der Gesellschaft heraus Orientierung zu finden, Perspektiven für eine Gesundheitspolitik der langen Linien zu entwickeln und Mut zu machen für tiefgreifende Veränderungen. „Neustart!“ will Auslöser für einen großen Entwicklungsschritt des Gesundheitssystems sein. Für ein Gesundheitssystem, das diesen Namen zu Recht trägt.
Das Buch präsentiert die Ergebnisse der Initiative „Neustart! Reformwerkstatt für unser Gesundheitswesen“, setzt Impulse für ein neues Fundament und die Aufgaben der Politik im Gesundheitsbereich.