Einleitung
„Gesundheit wird von Menschen in ihrer alltäglichen Umwelt geschaffen und gelebt: dort, wo sie spielen, lernen, arbeiten und lieben.“
Dieser Satz aus der Ottawa-Charta der WHO von 1986 hat auch 35 Jahre später nichts von seiner Aktualität verloren (WHO 1986). Die Corona-Pandemie hat uns aufs Deutlichste vor Augen geführt, wie stark Gesundheit unseren Alltag strukturiert. Sie zeigt auch, was verlorengeht, wenn Gesundheit in Gefahr gerät.
Ende der 1980er-Jahre hat man sich in manchen Kreisen noch darüber mokiert, dass das Wort „lieben“ Eingang in den Text gefunden hat. Nachdem Aids in den vergangenen 40 Jahren viele Millionen Tote gefordert hat, dürfte aber klar geworden sein, dass Gesundheit selbst durch unsere intimsten Kontakte strukturiert und beeinflusst werden kann.
Heute würde man das Eingangszitat sicherlich noch um einige Kategorien erweitern: Nicht nur dort, wo Menschen spielen, lernen, arbeiten und lieben, sind gesundheitliche Aspekte von Bedeutung, sondern auch dort, wo sie einkaufen und reisen, wo sie googeln und sich informieren. Denn Gesundheit wird auch von der kommerziellen und der virtuellen Sphäre determiniert (Kickbusch 2020).
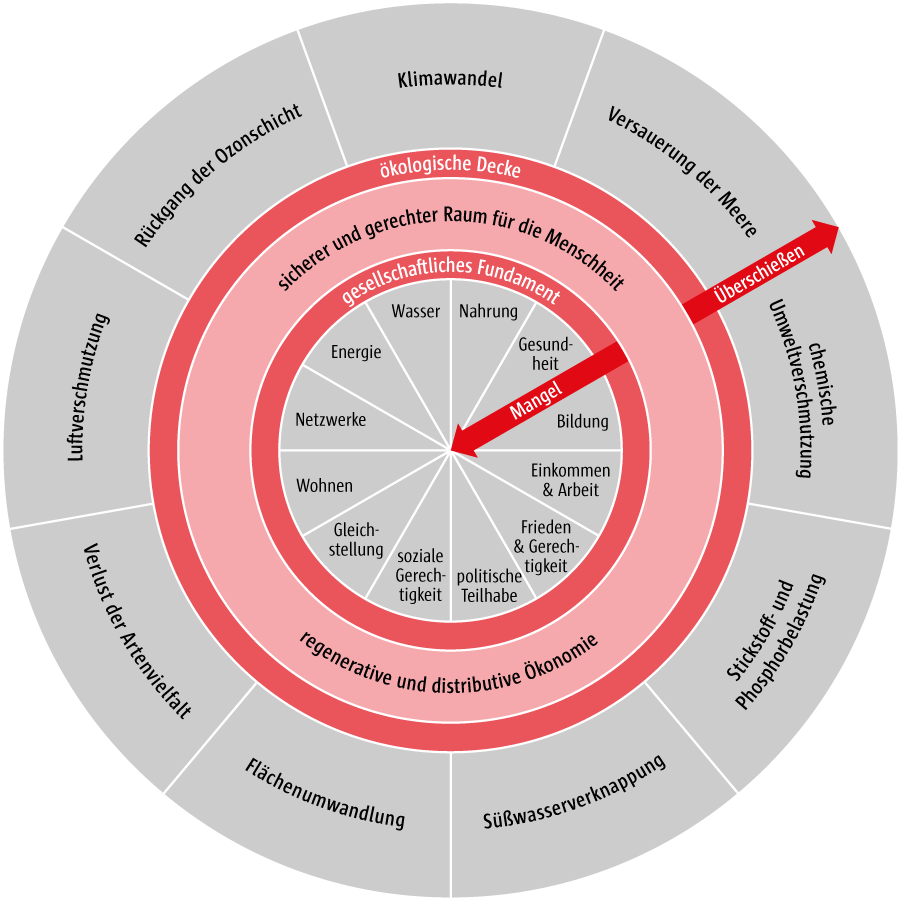
Zwar hat jeder einzelne Mensch einen großen Handlungsspielraum, um die eigene Gesundheit zu verwirklichen. Gleichzeitig sind diese Handlungsspielräume aber vielfältigen Bedingungen und Einflüssen unterworfen, die außerhalb der Kontrolle des Einzelnen liegen. Dazu gehören etwa Luft‑, Wasser- und Lebensmittelqualität, Wohnbedingungen, Arbeitsbedingungen, Zugang zu Bildung, Zugang zu Versorgungsleistungen, Frieden und zahlreiche weitere Faktoren.
Zum einen verdeutlicht diese Aufzählung, dass politische, wirtschaftliche, soziale und gesellschaftliche Entwicklungen der Gesundheit zuträglich oder abträglich sein können.
Um Gesundheit zu fördern, brauchen wir also eine Interessenvertretung (Advocacy) auf breiter Ebene, insbesondere in Bezug auf das politische Handeln, weil wir über politische Entscheidungen rechtlich bindende Rahmenbedingungen gestalten können.
Zum anderen zeigt Aufzählung aber auch, dass die Gestaltung einer gesundheitsfördernden Umwelt nicht allein über Gesundheitspolitik im herkömmlichen Sinn gelingen kann. Was wir brauchen, ist vielmehr eine gesundheitsfördernde Gesamtpolitik im Sinne von „Governance for Health“ oder eben „Health in All Policies“ (WHO 2010).